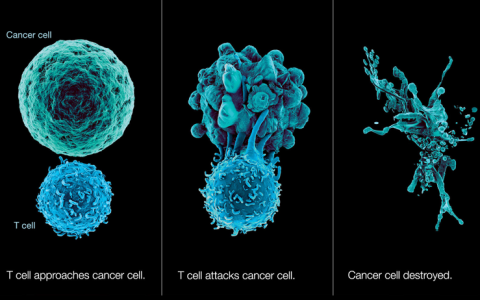
随着肿瘤免疫研究的进展,今后将会有越来越多利用免疫机制的治疗药物和方法进入临床, 造福肿瘤病人。NK 细胞作为可以直接杀伤癌细胞的免疫细胞,如何在肿瘤综合治疗中发挥作用,特别是对肿瘤微小病变,以及肿瘤复发/ 转移中发挥功效,有待深入临床研究。
意大利国家肿瘤研究所Demichi博士回顾分析了1173名接受了手术治疗的乳腺癌病人和250名非手术乳腺癌病人的生存时间,发现手术病人有两个死亡高峰,分别出现在第3年和第8年,而非手术病人只有一个死亡高峰出现在第4年。
因此,部分病人甚至可能因为手术而加速肿瘤的复发和转移,导致病人生存时间缩短。
动物研究表明,手术促进癌细胞转移,降低生存率,其原因部分与手术本身有关。近年研究表明,免疫细胞功能障碍与手术后复发转移密切相关。
NK细胞作为先天性免疫细胞,在外伤、手术以及危重状态时会出现严重的功能障碍。NK细胞功能障碍的程度和时间与损伤强度有关。
NK细胞功能障碍可以是一过性的,但其生物学影响则可能长期持续,包括对感染和损伤修复的影响。
研究表明,手术切除实体瘤可能增加肿瘤复发、转移甚至死亡风险。早在1913年就已观察到肿瘤手术切除与转移的关系,但是直到近年的研究才发现细胞免疫功能障碍在其中所扮演的角色。特别是围手术期NK细胞功能障碍与肿瘤手术后的复发和转移密切相关。
研究证实,NK细胞功能在手术后第1天已经降低,并与肿瘤的转移程度相关。
肿瘤病人复发率也与术后NK细胞功能障碍程度密切相关。因此,在围手术期使用增强免疫功能的细胞因子,如IL-2、GM-CSF、TNFa、IFNα等可以降低手术后肿瘤的复发和转移。鉴于这些细胞因子都有增强NK细胞活性的功能,进一步验证了NK细胞在防御肿瘤手术后复发和转移中的作用。
手术后NK细胞功能障碍的机制复杂,涉及手术后血液高凝状态,释放抗炎性反应因子和免疫抑制性细胞增加等。对这些机制的深入研究,将有利于开发肿瘤围手术期免疫治疗的新方法,降低肿瘤手术后的转移和复发,提高肿瘤病人治疗效果和预后。
总之,鉴于肿瘤病因/ 病理机制的复杂性,使任何单一肿瘤治疗方法都有其局限性。因此,需要扬长避短, 综合治疗。手术是实体瘤的重要治疗方法,特别是 对减轻肿瘤负荷具有非常重要的作用。
但是,手术本身以及其对机体免疫功能的影响,又可能引起和促进肿瘤的复发和转移。特别是围手术期 NK 细胞功能障碍与术后肿瘤复发/ 转移密切相关,因此,尽量减少手术对机体免疫功能的影 响,以及术后尽早提高和恢复免疫功能,包括开展 NK 细胞等免疫细胞治疗,对于预防和控制复发/ 转移,提高治疗效果具有积极意义。
NK细胞抗肿瘤的主要原理
1、穿孔素:穿孔素是一种由NK、CTL、LAK等杀伤细胞胞浆颗粒释放的杀伤靶细胞的介质,从胞浆颗粒中纯化的穿孔素在体外能溶解多种肿瘤细胞。
2、 NK细胞毒因子:NK细胞可释放可溶性NK细胞毒因子,靶细胞表面有NKCF受体,NKCF与靶细胞结合后可选择性杀伤和裂解靶细胞。
3、TNF:活化的NK细胞可释放TNF-α和TNF-β(LT),TNF引起细胞死亡过程要明显慢于穿孔素溶解细胞的作用过程,但这也足以证明它可以攻击癌细胞。
4、ADCC:表达IgGFc受体的NK细胞、巨噬细胞和中性粒细胞等,通过与已结合在病毒感染细胞和肿瘤细胞等靶细胞表面的IgG抗体的Fc段结合,而杀伤这些靶细胞的作用。
5、分泌细胞因子:活化的NK细胞可合成和分泌多种细胞因子,发挥调节免疫和造血作用以及直接杀伤靶细胞的作用。
NK细胞抗肿瘤应用案例
EGFR突变的肺腺癌患者,往往对化疗反应不佳,导致预后不良。而在东亚人中,超过40%的肺腺癌患者具有EGFR突变。目前,靶向治疗成为EGFR突变肺癌重要的一线治疗方案,如何防止耐药,提升疗效成为研究的方向。
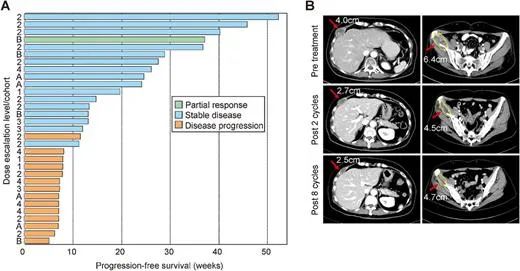
一项发表在《Precis Clin Med》上的临床研究,调查了NK细胞联合靶向药治疗对有/没有EGFR突变晚期肺腺癌的有效性,以评估反应率和无进展生存期(PFS)。
结果表明,NK细胞联合第二代靶向药阿法替尼显著提升治疗效果,缓解率从16.7%提升到75%,中位PFS从6个月提升到9个月。值得注意的是,该研究纳入的EGFR阳性患者之前已使用第一代靶向药吉非替尼治疗,且均已耐药。
NK细胞疗法在EGFR突变患者上效果如此显著,研究人员认为EGFR突变的肿瘤细胞大量增殖,刺激了NK细胞的超活跃状态,从而可能逆转了靶向药物的耐药性,增加了靶向药物的敏感性。
靶向HER2与化疗联合被认为是治疗过度表达HER2的晚期乳腺癌和胃癌的标准护理。近年来已有抗HER2药物获得批准,如曲妥珠单抗。虽然曲妥珠单抗治疗取得了显著进展,但同样面临耐药的问题,因此需要寻求增强当前的治疗方法。
一项发表在《Clinical Cancer Research》上的研究,NK细胞联合曲妥珠单抗治疗难治性HER2阳性患者,以增强曲妥珠单抗的疗效。该研究分Ⅰ期和Ⅰb期进行。
在I期研究中,22名患者中有12人疾病稳定(SD);其中7名受试者的SD持续到第4周期。
在Ⅰb期研究中,9名患者中有5名达到SD,而队列B中的1名受试者有PR。
达到PR的是一名55岁女性,患有转移性激素受体阳性、HER2阳性转移性乳腺癌,之前曾接受过多种化疗、抗HER2和激素治疗。她在连续2个周期的NK细胞输注后达到PR,并在第8周期NK细胞治疗后保持PR。
研究结果表明,NK细胞疗法与曲妥珠单抗联合治疗难治性HER2阳性患者是安全的,并且在约四分之一的患者中实现疾病稳定。
目前肝癌的主要治疗手段为手术切除,由于患者确诊时大多已处于中晚期,预后较差,有时会采用放射治疗和介入治疗。对部分不适合手术的患者,只能采用保守治疗,效果并不理想。
据研究发现,在原发性肝癌组织中,NK细胞数量明显比其它正常组织中要低,且NK细胞的活性显著降低,而体外培养的NK细胞对肝癌细胞表现出明显的杀伤作用。因此,NK细胞免疫疗法在治疗肝癌拥有潜在应用价值。
发表在《Journal of Modern Oncology》杂志上的一项前瞻性研究中,中国研究团队对2016 年2月~2017年9月收治的17例肝癌患者进行了NK细胞免疫治疗,向患者体内注射了在体外增殖的高活性NK细胞,并对患者病情进行了追踪观察和检测。
研究结果表明,在经过NK细胞治疗后,所有患者的客观缓解率为14.3%,疾病控制率达71.4%。并且从疗效来看,接受疗程多的患者疗效优于接受疗程数少的患者。在治疗前后,患者均无不良反应出现,充分说明NK细胞治疗的安全性和有效性。
NK 细胞具有独特的抗肿瘤效应,不受MHC限制的细胞毒性、产生细胞因子和免疫记忆等功能,使其成为先天性和适应性免疫反应系统中的关键角色。
这也就不奇怪为什么防癌、抗癌、提高免疫力乃至于抗衰老都有NK细胞的身影了,体内的每一个NK细胞都是一个顽强的战士他们是先天性免疫系统的组成部分,为身体免疫系统的第一道防线。
诸多临床研究表明,在多种肿瘤微环境中如黑色素瘤、神经母细胞瘤、肝细胞癌、肾细胞癌、胃癌、乳腺癌、肺腺癌、肺鳞癌以及非小细胞肺癌等,NK的浸润与患者更好的总生存率有关。
编辑:小果果,转载请注明出处:https://www.cells88.com/cells/myxb/38460.html
免责声明:本站所转载文章来源于其他平台,主要目的在于分享行业相关知识,传递当前最新资讯。图片、文章版权均属于原作者所有,如有侵权,请及时告知,我们会在24小时内删除相关信息。
说明:本站所发布的案例均摘录于文献,仅用于科普干细胞与再生医学相关知识,不作为医疗建议。





 微信扫一扫
微信扫一扫  支付宝扫一扫
支付宝扫一扫