过继转移嵌合抗原受体(CAR)T细胞是一项强有力的技术,它彻底改变了免疫治疗的方式。其在难治性和复发性血液系统恶性肿瘤中完全和长期的疗效令人印象深刻,这也为实体肿瘤的治疗开辟了新的可能性。然而,细胞治疗的广泛应用受到了T细胞转染常用病毒载体自身局限的阻碍。在mRNA疫苗和CRISPR/Cas9精准基因编辑的时代,新的无病毒T细胞工程化方法正在成为下一代CAR-T细胞制造的更通用、灵活和可持续的替代方法。
迄今为止,临床试验中批准或研究的大多数CAR-T细胞治疗都是利用病毒载体,特别是逆转录病毒和慢病毒载体。病毒载体是具有高效基因转移和长期应用历史的标准化系统,已经证明了在过继性T细胞治疗的安全性。
然而,病毒载体转导长基因的能力受到衣壳的限制。病毒衣壳直径大约为100nm,通常不能容纳超过8-9 kb的基因。然而,随着CAR-T技术的更新迭代,需要转入额外的激活原件或者不同特异性的CAR,实现更高的药效、安全性和适用性。
此外,临床应用的病毒生产通常需要两到三周的时间,在GMP条件下和生物安全2级(BSL2)设施中进行,需要经过熟练培训的员工。这种高成本、复杂性以及个性化治疗的需要最终影响了CAR-T产品的价格,可能达到每人数十万美元,使普通的患者望而生畏。
最后,病毒载体具有固有的免疫原性风险,这是由对载体编码表位的体液和细胞免疫反应引起的,这可能限制转导细胞的效力和持久性。
诺贝尔奖获得者遗传学家芭芭拉·麦克林托克Barbara McClintock在20世纪40年代研究玉米籽粒颜色变异时,最初发现了基因组中存在移动序列。玉米中的这些“跳跃基因”当时被称为转座因子(TE)或转座子。
TE分为两类,逆转录转座子和DNA转座子。逆转录转座子使用RNA中间体通过复制粘贴机制移动,代表人类基因组中最常见的转座子类。DNA转座子通过DNA中间体移动,并用于基因转移应用。大多数DNA转座子家族都有一个编码转座酶基因的元件,其两侧是反向末端重复序列(ITR)。转座酶识别并结合整合到ITRs中的元件,催化将转座因子从其原始位置切除,并将其整合到基因组中的另一个位置。目前,广泛使用的转座子系统,包括Sleeping Beauty(SB)和piggyBac(PB)。非病毒转座子载体具有多功能性、低免疫原性和易于生产的特性。然而,它们通常比病毒的转染效率低。
mRNA的非病毒传递通常通过电穿孔或纳米颗粒实现。一旦进入细胞且不需要到达细胞核,mRNA被翻译成编码的蛋白质,并且通常在2-4次细胞分裂后丢失,这种方法避免了整合载体相关的遗传毒性风险,使该策略成为CAR-T细胞中一个安全的良好方法。
在长时间的进化“睡眠”后醒来,鱼类基因组中发现的SB,成为第一个在脊椎动物细胞中显示活性的转座子,从而为基因治疗开辟了新的视野。基于经典的Tc1/mariner DNA II类TE,这些“跳跃”单元能够通过剪切粘贴机制从一个基因组位置转移到另一个基因组位置。SB载体由两个功能组分组成:转座子DNA,它携带有ITR侧翼的感兴趣基因,以及SB转座酶,它识别ITR序列,并将转基因从供体DNA动员到基因组内的受体位点。
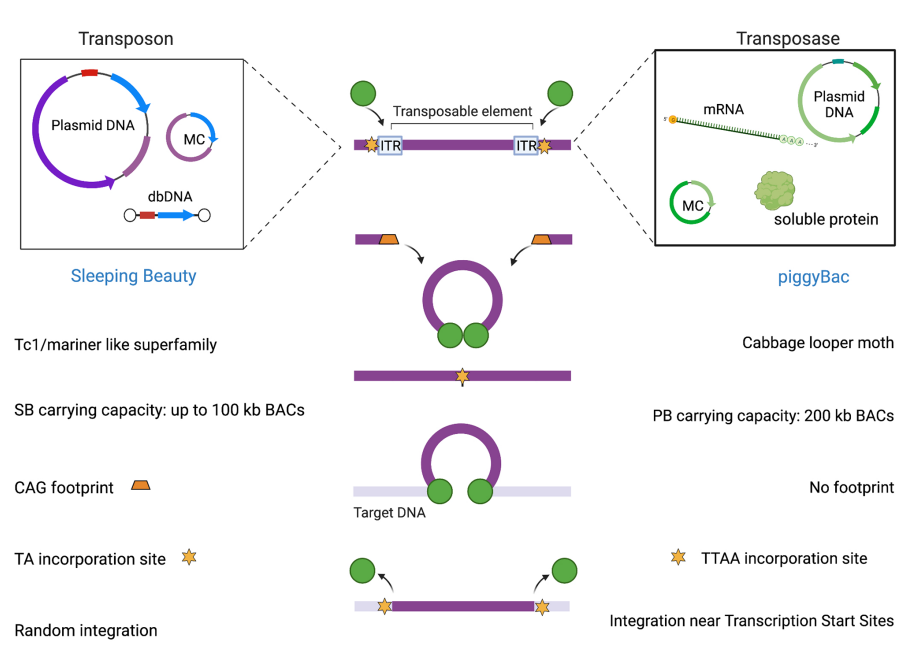
与病毒系统相比,这种策略的一大优势是更大的装载能力。插入物的大小与转座机制的效率呈负相关。最佳装载大小不高于6kb。但其升级版本包括两个完整的转座子单元,可以将负载增加到11kb,从而扩充了基于SB载体的克隆能力。此外,当与细菌人工染色体(BACs)结合时,SB在人类胚胎干细胞中可以传递高达100 kb的转基因。
在临床应用方面,Cooper等人的团队首次将SB工程化抗CD19 CAR-T细胞应用于临床试验,两项临床试验(NCT00968760、NCT01497184)证实了SB工程化抗CD19 CAR-T细胞在26例B-ALL和非霍奇金淋巴瘤患者自体或异基因造血干细胞移植(HSCT)后作为辅助治疗的安全性。
此外,目前还有正在美国和欧洲使用SB平台进行的CAR-T研究。UltraCAR-T平台基于非病毒系统通过SB载体传递多个基因,利用该平台,正在CD33 CAR和mbIL15(PRGN-3006)的自体细胞,用于治疗r/r急性髓系白血病和高危骨髓增生异常综合征(MDS)。目前,PRGN-3006正在一项剂量递增/扩展研究(NCT03927261)中,评估在r/r急性髓系白血病核高危MDS成年患者中的安全性。初步数据表明,PRGN-3006输注具有良好的耐受性,在接受淋巴滤过治疗的患者中获得50%的缓解率,与CAR-T细胞扩增和持续性相关。
与SB载体一样,PB系统由PB转座酶(PBase)构成,其形式为mRNA或DNA,以及携带所需基因的单独转染质粒。PB转座子载体的设计以单个开放阅读框(ORF)为特征,其两侧是ITR,PB中的ITR具有特征性的不对称性。转座酶识别转座子两侧的ITR,并通过剪切粘贴机制将转基因整合到基因组DNA中。PB在哺乳动物细胞中具有比SB更高的转座子动员转座活性,比病毒载体具有更大的装载能力(高达14 kb),并允许通过设计多顺反子盒进行多个转基因传递。
目前,越来越多的临床前数据支持基于PB的CAR-T制造平台的可行性和安全性,这使得该系统能够进入临床试验。在澳大利亚开展的CARTELL试验是一项I期临床研究(ACTRN12617001579381),旨在研究通过PB转座子系统获得的供体衍生抗CD19 CAR-T细胞的疗效和安全性。早期结果表明,其活性类似于用高应答率病毒载体生成的抗CD19 CAR-T细胞。另外,分别在日本(UMIN000030984)和中国(NCT04289220)进行的两项I期研究正在调查使用PB系统制造的抗CD19 CAR-T细胞的可行性和安全性。在日本的研究中,到目前为止,没有一名患者显示出剂量限制性毒性。一名患者表现出持续9个月的B细胞再生障碍。
虽然转座子工程化的CAR-T细胞在临床试验中都处于初始阶段,但一些已经表现出一定的临床疗效。抗BCMA CAR-T细胞(P-BCMA-101)通过PB平台设计,为了改善转座,其在研究过程中改变了制造工艺,包括使用纳米质粒,以减少骨架尺寸并使ITR更接近。细胞产物显示出高组成的记忆干T细胞(TSCM)。90名R/R MM患者接受了P-BCMA-101治疗,早期结果显示,初始剂量递增的总有效率(ORR)为57%,与利妥昔单抗联合使用的ORR为73%,毒性很低(NCT03288493)。
30多年前,Malone的开创性研究表明,与脂质混合的RNA可以被人类细胞吸收并从中翻译蛋白质。从那时起,RNA就被用于基因工程的多个方面,例如恢复突变基因的功能表达,敲除基因以沉默表达,修改细胞表型或编码抗原。RNA成功表达蛋白质取决于其稳定性和翻译效率。这些特征由顺式作用元件决定,例如5’帽结构、polyA尾、编码序列的组成以及可能存在于分子5’和3’端的非编码区域。
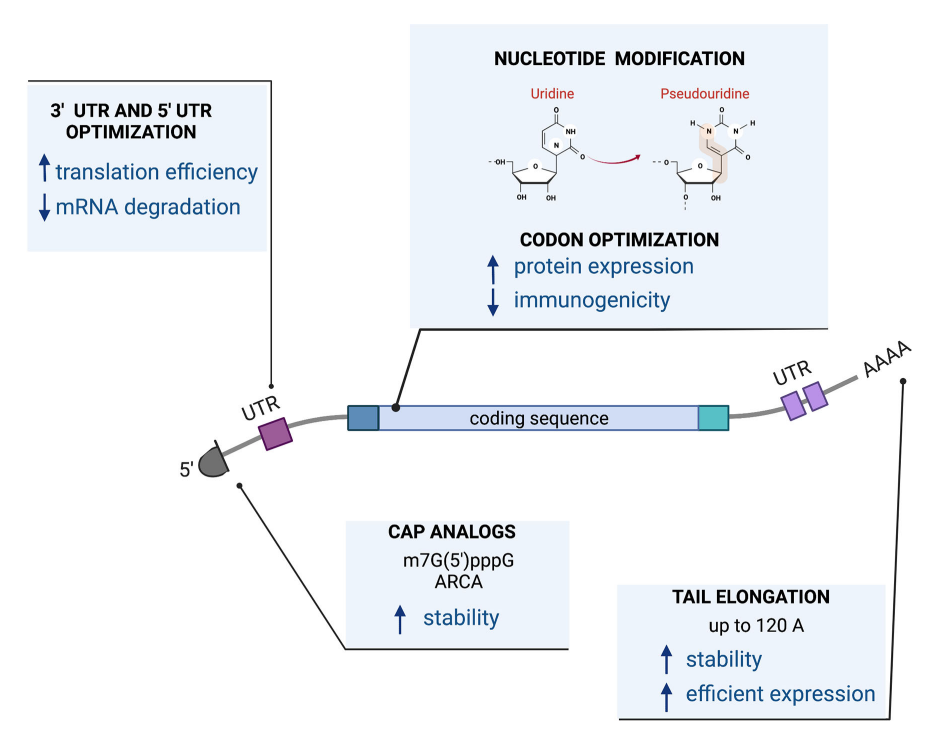
RNA适合多种细胞转染方法,包括电穿孔、阳离子脂质和阳离子聚合物。已经有许多体外和体内临床前研究,通过mRNA将CAR引入T细胞,用于在血液肿瘤和实体瘤的模型系统中进行测试。虽然基于mRNA的治疗被证明可以减少靶向效应、降低毒性并缓解整合相关的安全性问题,但蛋白质表达的瞬时性在这些应用中也是一个缺点。
淋巴细胞遗传修饰的另一种方法是以DNA的形式将感兴趣的转基因与编码转座酶的RNA一起转染。当与编码目的基因的DNA载体一起共转导到靶细胞时,以mRNA形式编码转座酶有几个优点。首先,转座酶表达的瞬时性降低了转座子重新切除和重新整合引起的二次转座事件的发生率;其次,这种方法可以精确滴定SB mRNA和CAR DNA的比率,以实现持久整合。
从mRNA瞬时表达CAR的潜在安全优势可能在血液学和实体瘤环境中提供较低的毒性。已有临床研究对以CD123和CD19为靶点的血液系统恶性肿瘤以及以间皮素和c-Met为靶点的实体肿瘤进行测试。虽然已有的研究报告显示基于mRNA的CAR-T细胞是安全的,通常没有严重的不良事件,但一个共同点是需要重复给药3-6个高剂量。需要多次输注高剂量的mRNA CAR-T细胞很可能与缺乏转基因细胞持久性有关,旨在延长这些患者体内活动的持续时间,但重复给药可能会导致其他并发症。
纳米载体
为了应对未来的挑战,除了转座子平台外,基因工程的另一个非病毒工具是纳米载体,纳米载体的使用正在成为一种可能的解决方案,以克服目前基因传递中的障碍,例如毒性和低转染效率。
在纳米技术的最新进展中,作为最前沿的发现之一,Bozza等人开发了一种非整合DNA纳米载体,能够生成在体外和体内都具有活性的CAR-T细胞。该平台不含病毒成分,能够在分裂细胞的细胞核中进行额外的染色体复制,在不需整合的情况下维持持续的转基因表达。此外,它还具有非病毒载体的所有优点:非免疫原性、简单、多功能且生产成本低廉。
新型生物材料
另一方面,通过使用开发的新型生物材料来改善CAR-T细胞的分离、激活和基因修饰,正在取得进展。一个例子是使用合成DNA适配体和互补逆转技术,允许从PBMC中分离出高纯度和高产量的无标记CD8+T细胞。这种方法的最大优点是可以通过具有不同特异性的适配体在单个分离步骤中分离多个不同的T细胞群。
基因编辑
基因编辑和靶向敲除分别依赖于宿主DNA双链断裂(DSB)修复和同源定向修复(HDR)过程,HDR通常在原代细胞中发生频率较低,并且仅限于小的转基因,导致转染效率较低。为了更高效地提供DNA插入,CRISPR/Cas9最近与转座子结合,以提高RNA引导整合的效率,使用转座酶催化整合。为此,有研究小组进行了将CRISPR/Cas9与SB转座子结合的实验,结果表明,它们适用于未来的非病毒临床应用。识别和降低基因组重排和易位风险的方法可以允许在免疫治疗中进一步开发基因编辑的潜在临床应用。
迄今为止,成功的CAR-T细胞治疗都与用病毒载体工程化的T细胞有关。然而,复发、制造过程的复杂性以及这些技术在包括实体瘤在内的其他疾病中的应用,需要更复杂的设计和基因转移技术来适应这些挑战。为了填补这些空白,非病毒技术正在不断取得进展,可以肯定的是,未来很快就会看到它们在CAR-T细胞治疗方面的更多应用。
参考文献:
1.The Past, Present, and Future of Non-Viral
CAR T Cells. Front Immunol.2022; 13: 867013.
编辑:小果果,转载请注明出处:https://www.cells88.com/cells/myxb/18738.html
免责声明:本站所转载文章来源于其他平台,主要目的在于分享行业相关知识,传递当前最新资讯。图片、文章版权均属于原作者所有,如有侵权,请及时告知,我们会在24小时内删除相关信息。
说明:本站所发布的案例均摘录于文献,仅用于科普干细胞与再生医学相关知识,不作为医疗建议。


 微信扫一扫
微信扫一扫  支付宝扫一扫
支付宝扫一扫